Общая характеристика патологии
Портальная гипертензия – состояние, при котором в системе воротной вены резко повышается давление. Если давление поднимается выше 12-20 мм. рт. ст., вены начинают расширяться, а риск кровотечения возрастает. Для сравнения – нормальным показателем считается 7 мм. рт. ст. Рост давления и размеров вены сопровождается такими симптомами: увеличение селезенки, асцит (скопление обилия жидкости в области живота), нервно-психические нарушения.
Каковы причины болезни? В большинстве случаев (около 80%) портальная гипертензия развивается на фоне цирроза печени. Реже патология возникает при аномалиях сосудов печени, портальном фиброзе, паразитарных/опухолевых заболеваний, кардиальном циррозе Пика. Также портальная гипертензия может развиться из-за врожденных особенностей организма.
Что нужно знать о циррозе печени
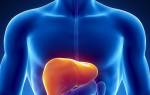
Цирроз – хроническая патология печени. Здоровая ткань органа замещается плотной соединительной, что мешает качественной функциональности. Печень увеличивается в размерах, приобретает плотную шероховатую, бугристую структуру. Сбои в работе главного детоксицирующего органа влияют на весь человеческий организм. Во-первых, тело лишается универсального механизма выведения шлаков и токсинов. Во-вторых, ухудшается отток крови из органа, что ведет к увеличению давления в сосудах. Вены буквально надуваются, а их стенки готовы разорваться в любую секунду, спровоцировав внутреннее кровотечение. Дополнительно ухудшается свертываемость крови (поскольку печень больше не может синтезировать необходимые элементы), что усугубляет состояние здоровья.
Цирроз – смертельно опасная патология. Зачастую мучительная смерть наступает спустя 2-3 года. Важно понимать, что полностью вылечить патологию невозможно. Врачи способны только поддерживать состояние пациента и свести к минимуму риск рецидива. Единственный возможный вариант заполучить здоровую печень – трансплантация.
Классификация портальной гипертензии
Портальную гипертензию классифицируют по трем признакам. Первый базируется на локализации портального блока, второй – на уровне повышения давления, третий – на размере варикозных узлов в пищеводе. Разберем детальнее каждый из них.
| Критерий оценки | Расположение портального блока | Уровень повышения давления | Размер варикозных узлов в пищеводе |
|---|---|---|---|
| 1 | Надпочечная | 1 степень (от 250 до 400 мм. вод. ст.) | Малые вытянутые узлы, которые локализуются в нижней трети пищевода (до 5 мм.) |
| 2 | Внутрипочечная | 2 степень (от 400 до 600 мм. вод. ст.) | Средние извитые узлы, локализуются в средней трети пищевода (от 5 до 10 мм.) |
| 3 | Подпочечная | 3 степень (от 600 мм. вод. ст.) | Большие напряженные узлы с тонкой стенкой и поверхностными красными маркерами (более 10 мм.) |
| 4 | Смешанная |
Клиническое течение болезни делят на четыре стадии:
- начальная или функциональная (первая стадия развития болезни, при которой пациент может ощущать значительный дискомфорт, отсутствие голода, проблемы с желудком и кишечником, боль в разных участках тела);
- умеренная или компенсированная (селезенка начинает увеличиваться в размерах, вены пищевода расширяются);
- выраженная или декомпенсированная (фиксируется патологическое увеличение селезенки, повышенная кровоточивость слизистых оболочек, скопление лишней жидкости в области живота, что провоцирует отечность);
- осложненная портальная гипертензия (возможно развитие кровотечения из расширенных кровеносных сосудов пищевода, прямой кишки или желудка, формирование печеночной недостаточности или воспалительного процесса в брюшине).
Симптомы болезни
На первой стадии гипертензии пациент страдает от неустойчивого стула, метеоризма, регулярной боли в эпигастрии, подреберьях, подвздошных областях. Каждый прием пищи сопровождается неприятным чувством переполненного желудка, что вызывает дискомфорт и снижает трудоспособность. Позже у человека увеличивается селезенка и брюшная полость (из-за скопления жидкости), вены пищевода расширяются, а сосудистые стенки покрываются мелкими кровавыми пятнами.
Обычно пациенты попадают к врачу уже после увеличения селезенки. Размер органа пропорционален уровню давления в воротной вене. Селезенка может периодически варьировать размер, к примеру, после кровотечений, когда венозное давление меняется. Еще один неприятный симптом портальной гипертензии – спонтанные кровотечения. Поскольку давление в венах превышает нормальный показатель, ее стенки могут разорваться в любой момент. Результатом нервного истощения или тренировки с отягощением вполне может стать внутреннее кровотечение. Кровопотери характеризуются внезапностью, склонностью к рецидиву и развитием острой анемии.

Каким еще изменениям подвергается организм? В просветах вен образуются тромбы, которые сдавливают вену и препятствуют кровообращению. Тело подвергается сильной интоксикации, поскольку печень не справляется с основными функциями, работа желудка и кишечника ухудшается, риск кровотечений достигает максимального уровня.
Как избавиться от неприятных симптомов? Если вы заметили несвойственные изменения в работе организма, сразу же обратитесь к врачу. Специалист проведет комплексную диагностику, выявит причину недомогания и назначит лечение. Так вы сможете предотвратить осложнения, снизить риск смертельных кровотечений и повысить эффективность терапевтического курса.
Диагностические манипуляции
При подозрении на портальную гипертензию назначают целый спектр анализов и диагностик, среди которых и ультразвуковое исследование. УЗИ позволяет выявить патологию, отследить интенсивность ее проявления и общее состояние организма. Для большей информативности метода используют допплерографию. Чтобы зафиксировать состояние вен применяют фиброгастродуоденоскопию.
В 1991 году японское научное сообщество определило шесть основных позиций, которые необходимо изучить при портальной гипертензии. Это локализация, форма (размер/вид), оттенок, “красные маркеры” сосудистых стенок, признаки кровотечения и деформации слизистого слоя пищевода. В целях диагностики используют общий анализ крови, чтобы отследить концентрацию клеток (эритроциты, тромбоциты, лейкоциты). Также специалисту понадобятся функциональные пробы печени, чтобы отследить специфику протекания цирроза и зафиксировать патологические изменения.
Диагностические манипуляции назначает врач. Откажитесь от самостоятельного лечения и диагностики, чтобы не усугубить ситуацию.
Как проходит лечение

Сама терапия требует колоссального количества временных, материальных и эмоциональных ресурсов. Для коррекции портальной гипертензии обычно используют бета-блокаторы и нитраты. После назначения курса пациенты могут ощущать побочные симптомы вроде головной боли или чрезмерной сухости во рту. Врачи уверяют, что эти симптомы естественны и проходят самостоятельно спустя 3-7 дней. Медикаменты помогают снизить давление внутри сосудов, избежать кровотечения и стабилизировать кровообращение.
Если у пациента фиксируют непереносимость нитратов или противопоказания к их употреблению, врачи назначают ингибиторы АПФ. Главное – четко следуйте указаниями специалиста и не занимайтесь самолечением.
Если консервативная терапия не дает нужного результата, возникает потребность в хирургическом вмешательстве. Также операции необходимы при кровотечениях, асците, резком расширении желудочных вен, воспалительном процессе в печени или выраженной печеночно-клеточной недостаточности. Специфика хирургического вмешательства зависит от жалоб пациента. Существует несколько разновидностей операций, которые направлены на: шунтирование (формирование нового пути оттока крови), выведение лишней жидкости из области живота, минимизацию притока крови в портальную систему. Если пациент пережил два кровотечения, врачи принимают решение о трансплантации печени.
Летальность после оперативного вмешательства не превышает 3%.
Особенности болезни в детском возрасте
Детский организм может быть поражен и циррозом печени, и портальной гипертензией. Цирроз развивается из-за вирусов, несоблюдения мер профилактики, отказа от регулярного посещения врача. В подростковом возрасте болезнь может быть сопряжена с употреблением слабоалкогольных или алкогольных напитков. На фоне цирроза развивается портальная гипертензия – вены сдавливаются узлами, происходит закупорка сосудов и постепенное замещение здоровой ткани соединительной.

Врачебный прогноз
Прогноз зависит от особенностей цирроза печени, наличия/отсутствия кровотечений, основных показателей организма и его реакции на терапию. Смертельный исход после первого кровотечения фиксируется в 40-70% случаев. 30% выживших пациентов умирают во время рецидива. Чаще всего повторное кровотечение возникает через несколько суток (максимальный интервал – 6 месяцев) после первого эпизода.
В большинстве случаев прогноз неблагоприятный из-за отягощенного анамнеза, но это не отменяет потребности в лечении. Главное – вовремя обратиться к специалисту, чтобы зафиксировать начальную стадию недуга и предотвратить его развитие.
Частые вопросы
Какие методы лечения портальной гипертензии при циррозе печени существуют?
Существует несколько методов лечения портальной гипертензии при циррозе печени, включая фармакологическую терапию, эндоскопические процедуры (например, склеротерапию и лигирование вен), трансюгулярную портосистемную шунтирование (TIPS) и, в некоторых случаях, трансплантацию печени.
Какие препараты используются для лечения портальной гипертензии при циррозе печени?
Для лечения портальной гипертензии при циррозе печени могут применяться препараты, направленные на снижение давления в портальной вене, такие как бета-блокаторы (например, пропранолол), а также препараты, уменьшающие объем крови в селезеночной вене, например, диуретики.
Какова роль трансплантации печени в лечении портальной гипертензии при циррозе печени?
Трансплантация печени играет важную роль в лечении портальной гипертензии при циррозе печени, особенно в случаях, когда другие методы лечения не приносят желаемого эффекта. Трансплантация печени может устранить портальную гипертензию и предотвратить ее осложнения.
Полезные советы
СОВЕТ №1
При лечении портальной гипертензии при циррозе печени важно соблюдать диету, исключая из рациона острые, жирные и соленые продукты, а также ограничивая потребление жидкости. Это поможет снизить нагрузку на печень и уменьшить риск осложнений.
СОВЕТ №2
Важным компонентом лечения портальной гипертензии при циррозе печени является прием лекарственных препаратов, направленных на снижение давления в портальной вене. Врач может назначить бета-блокаторы, диуретики или другие медикаменты в зависимости от состояния пациента.
СОВЕТ №3
Регулярное наблюдение у врача и соблюдение всех его рекомендаций играют важную роль в успешном лечении портальной гипертензии при циррозе печени. Пациентам следует строго соблюдать назначения врача, проходить регулярные обследования и контролировать показатели давления в портальной вене.