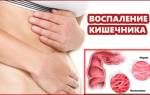
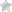Непроходимость кишечника — это комплекс симптомов, при которых движение содержимого тонкой или толстой кишки затруднено, а эвакуация каловых масс производится лишь частично или вовсе прекращена. 
Важно! В плоскости этой проблемы врачи пользуются следующими терминами: «илеус» (непроходимость) и «химус» (переваренная пища, содержимое кишечника).
Классификация
Динамическая (затруднение перистальтики вследствие нарушения тонуса гладких мышц кишечника)
Морфология: паралитическая (утрата тонуса стенок кишечника) или спастическая (патологическое напряжение кишечных стенок, повышение тонуса органа).
Клиника: острая.
Транзит химуса: низкий (формируется в тонком кишечнике)
Механическая (наличие препятствия, затрудняющего проходимость)
Морфология: обтурационная (наличие механического препятствия, закупоривающего кишечную трубку)
- Внутрикишечная (наличие инородных тел, таких как глисты, желчные или каловые камни)
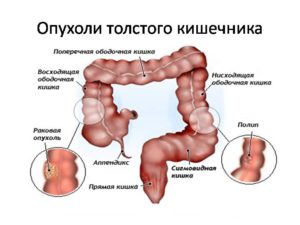
- Внутрикишечная из стенки кишки (препятствием выступает какой-либо рубец, отёк или опухоль на внутренней поверхности органа)
- Внешнекишечная (проходимости препятствуют опухоли и кисты, образованные снаружи кишечной стенки)
Клиника: хроническая.
Транзит химуса: высокий (формируется в толстом кишечнике)
Морфология: смешанная (комбинация нескольких)
- Инвагинационная (нарушение транзита в органе за счёт проникновения одной части кишечника в просвет другой)
- Спаечная (механическое препятствие представлено в виде спаек в области брюшины)
Клиника: хроническая.
Транзит химуса: высокий (формируется в толстом кишечнике)
Факторы риска
Многие люди предрасположены к этому заболеванию. Кишечная непроходимость может обнаружиться у пациентов, которые:
- употребляют высококалорийную пищу;
- испытывают длительное голодание;
- склонны к перееданию;
- имеют от рождения удлинённую сигмовидную кишку;
- перенесли хирургическое вмешательство и операции на кишечнике;
- с рождения подвержены усиленной перистальтике слепой кишки;
- обладают патологически большим количеством складок кишечной стенки;
- страдают грыжей брюшной полости.
Важно! Маленькие дети также рискуют оказаться в этом списке, если переход с грудного молока на искусственное вскармливание оказался слишком резким.
Причины
Кишечную непроходимость может провоцировать множество патологий. Этиология заболевания носит как механический, так и динамический характер.
Механические факторы предполагают наличие препятствия для движения пищевого комка. К ним относятся:
- Послеоперационные спайки. Наиболее распространённая причина заболевания, на которую приходится до 70% случаев. Спайка — это образование соединительной ткани, разрастание которой приводит к закупорке кишечного тракта.
- Новообразования. Опухоли, появившиеся как на внешней, так и на внутренней стенке кишечника, а также на близлежащих к нему органах, препятствующие нормальному пассажу перевариваемой пищи. В этом же отношении опасны опухоли и инфильтраты, сдавливающие стенки органа.
- Каловый завал. Нерегулярный стул приводит к нарушению эвакуации содержимого и формирует непроходимость в толстом кишечнике. Каловые массы, скапливаясь в одном месте, образуют механическое препятствие и закупоривают просвет толстой кишки.
- Инородные тела. Обструкцию могут вызвать посторонние объекты, гельминтные комки, почечные камни или безоары.
Динамические факторы заключаются в нарушении работы самого органа и связаны с проблемами перистальтики. При этом продвижение пищи затруднено, в результате чего образуются пищевые комки, влияющие на проходимость. Это может быть связано как с остановкой работы гладких мышц кишечника, так и с их перенапряжением. Специалисты выделяют следующие факторы, обуславливающие нарушение динамики органа:
- травмы;
- метаболические нарушения;
- парезы;
- перитонит;
- нарушения работы нервной системы.
Особняком стоит такой этиологический фактор, как инвагинация. Этот патологический процесс сочетает в себе черты обтурации (закупорки) и странгуляции (перекрытия питания ткани). При нём образуется складка кишечной стенки, которая западает в просвет соседнего с ней отдела кишечника. Орган в этот момент представляет собой как бы две вставленные друг в друга трубки. Это нарушение приводит к гемодинамическому кризису и, как следствие, к отмиранию ткани.
Симптоматика
Проявления патологии носят внезапный характер и зависят от причин, ее вызвавших. Общее состояние больного стремительно ухудшается на фоне следующих симптомов:
- Отсутствие стула и газоотведения. Эти неудобства проявляются на первых этапах заболевания. Эвакуация содержимого кишечника значительно затруднена или вовсе невозможна.
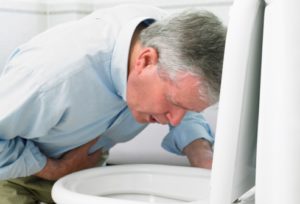
- Тошнота и рвота. Подташнивание перерастает в многократную рвоту. При закупорке верхних отделов тонкого кишечника рвота появляется раньше и интенсивнее. На поздних стадиях болезни принимает неукротимый характер с возможной интоксикацией.
- Обтурационные боли. Появляются остро на сроке заболевания менее 12 часов. Больной испытывает боли спазматического и схваткообразного типа, соответствующие движению гладких мышц кишечника. Болевые приступы повторяются каждые 10–15 минут и в результате не утихают, приобретая перманентный характер.
- Странгуляционные боли. Симптом дебютирует плавно, с постепенным нарастанием неприятных ощущений во время перистальтики. В дальнейшем наступает кажущееся улучшение, боли стихают. Врачи называют это зловещим симптомом. Это свидетельствует о потере чувствительности органа вследствие гипоксии и ухудшения проходимости импульса по нервным волокнам.
- Увеличение живота. Происходит асимметричное вздутие брюшной полости. На коже проступают очертания кишечных путей.
Важно! Протекание кишечной непроходимости может развиваться на фоне тахикардии и лихорадки.
Сопутствующие патологические механизмы
Кишечная непроходимость провоцирует следующие обусловленные друг другом патофизиологические процессы в организме:
- Человек теряет огромное количество воды и белка. Жидкость выходит через рвоту, откладывается в отёках и в виде выпота в брюшной полости. Дегидрация приводит к кислородному голоданию тканей организма и уменьшению объёма циркулирующей крови.
- Активно вырабатывается определённый гормон (альдостерон), который провоцирует усиленное окисление клеток организма, потерю калия и натрия. Снижается тонус мышц, перистальтика кишечника ухудшается.
- Застоявшийся в кишечной трубке химус начинает гнить, провоцируя размножение бактерий. В результате кишечная стенка впитывает образующиеся токсины, переводит их в кровь. Повышается уровень интоксикации.
- Резко возрастает перистальтическая активность органа. Спазмы гладких мышц учащаются, но теряют свою функциональность. Кишечник работает вхолостую: сколько бы он ни сокращался, транзит пищевого комка нарушен. Это приводит к перенапряжению парасимпатической системы. В результате орган теряет тонус и впадает в паралич.
- Запускается процесс гипоксии тканей кишечника. Нарушается клеточный метаболизм.
Диагностика
Первичный осмотр доктором поступившего больного предполагает такие мероприятия, как:
- Пальпация. Обнаруживается вздутие живота, растянутость и напряжение кишечника.
- Перкуссия. Диагностируется специфический симптом притупления получаемого звука.
- Аускультация. Прослушивание позволяет врачу различить так называемый звук падающей капли.
Дальнейший анализ патологии может носить как инвазивный, так и неинвазивный характер.
Последний включает в себя т. н. лучевые методы:
- Рентгенологическое исследование. Определяет скопления воздуха и газов (чаши Клойбера).
- УЗИ. Констатирует изменения толщины стенки кишечника.
- Компьютерная томография. Визуализирует орган. Благодаря этой технологии, специалисты решают, как лечить болезнь — консервативным или хирургическим способом.
Инвазивная диагностика предполагает следующие процедуры:
- Эндоскопия. Проводится колоноскопическая процедура с введением оптического зонда через анальное отверстие.
- Ирригоскопия. Рентгенографическое исследование кишки с введением внутрь контрастного вещества.
- Капсульная эндоскопия. Обследование внутренних отделов органа при помощи капсулообразной видеокамеры, которую больной глотает, как таблетку.
Важно! Лабораторные анализы показывают увеличение количества лейкоцитов в крови, ацидоз (закисление) организма и амилаземию (повышенное содержание амилазы).
Лечение
Кишечная непроходимость предполагает лечение консервативное либо операбельное. После доставки больного в стационар проводится первый этап терапии — консервативный. Врачи стараются облегчить симптоматические проявления патологии. Специалисты проводят ряд мероприятий, таких как:
- обезболивание;
- угнетение гиперперистальтики кишечника;
- снижение интоксикации;
- установка зонда для выведения содержимого из верхних отделов желудочно-кишечного тракта;
- клизмирование.
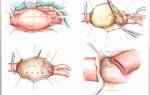
При неэффективности консервативного подхода или диагностировании перитонита проводится хирургическое вмешательство. При кишечной непроходимости проводится операция. Она представляет собой следующий алгоритм:
- Разрез брюшной стенки (лапаротомия).
- Проведение новокаиновой блокады кишечника.
- Определение локализации непроходимости по скоплению газа (он заполняет орган выше места закупорки).
- Определение отмерших тканей стенки кишечника.
- Осуществление резекции: кишка разрезается на 40 см выше места образования препятствия и на 20 см ниже.
- Проведение анастомоза (это сшивание двух получившихся концов органа).
- Дополнительно проводятся санация и антисептическая обработка внутри брюшной полости.
Осложнения
Кишечная непроходимость — это патологическое состояние, которое длится не более 48 часов, после чего человек рискует умереть. Заболевание требует немедленного обращения к специалисту. Если этого не сделать, больной может усугубить свою ситуацию и столкнуться с такими нарушениями в организме, как:
- перфорация стенки кишечника;
- перитонит;
- образование абсцессов в брюшной полости;
- ишемия или инфаркт тканей пищеварительной системы;
- интоксикация.
Частые вопросы
Какие симптомы могут указывать на кишечную непроходимость?
Симптомы кишечной непроходимости могут включать в себя сильные боли в животе, отсутствие газов и стула, рвоту, вздутие живота и даже лихорадку. Если у вас есть подозрения на кишечную непроходимость, обратитесь к врачу немедленно.
Каковы методы лечения кишечной непроходимости?
Лечение кишечной непроходимости может включать консервативные методы, такие как назначение лекарств, клизмы или диета, а также хирургическое вмешательство, если консервативные методы не приносят результатов. Все зависит от причины и степени непроходимости.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для получения профессиональной консультации и назначения соответствующего лечения. Кишечная непроходимость требует серьезного вмешательства, поэтому самолечение может быть опасным.
СОВЕТ №2
Придерживайтесь строгой диеты, рекомендованной врачом. Избегайте тяжелых и жирных продуктов, употребляйте больше жидкости и пищи, богатой клетчаткой.
СОВЕТ №3
Следите за своим общим состоянием и соблюдайте рекомендации врача относительно физической активности. Некоторые упражнения или движения могут быть полезны, в то время как другие могут усугубить проблему.