Данная патология возникает примерно у половины пациентов, страдающих ишемической болезнью сердца. У мужчин встречается чаще, чем у женщин. С возрастом риск ее возникновения резко увеличивается. В основе стенокардии лежит нарушение тока крови по коронарным артериям, питающим непосредственно сердце. Чаще всего это возникает из-за атеросклеротических отложений на стенках сосудов, которые сужают их просвет и мешают кровотоку, однако возможны и иные причины, которые будут рассмотрены в этой статье.
Классификация
Различают следующие виды стенокардии:
- Стабильная – она носит неизменный характер на протяжении многих лет, чаще всего возникает во время физических или эмоциональных перегрузок и обусловлена сужением коронарных сосудов атеросклеротическими отложениями на их стенках.
- Нестабильная – она носит быстропрогрессирующий характер. Приступы этой стенокардии не зависят от потребления миокардом кислорода, протекают с каждым разом все острее и тяжелее.
- Вазоспастическая (она может носить название вариантной или стенокардии Принцметалла) – этот вид стенокардии не связан с физическими нагрузками, может возникать даже в покое, чаще всего утром. Длится приступ обычно от двух до пяти минут. Основная причина такой стенокардии не атеросклероз, а спазм коронарных сосудов.
Стабильная стенокардия, в свою очередь, различается по функциональным классам:
- I функциональный класс (ФК) – болевые приступы возникают редко, обычно при очень сильной физической нагрузке. Хорошо купируются приемом Нитроглицерина под язык;
- II ФК – боль появляется при прохождении около пятисот метров или при подъеме более, чем на один этаж. Приступ может также спровоцировать холодная ветреная погода, курение, эмоциональная нагрузка;
- III ФК – симптомы стенокардии появляются при ходьбе от ста пятидесяти до пятисот метров или же при подъеме всего на один этаж;
- IV ФК – болевой синдром может возникать не только при самых минимальных физических нагрузках, но даже в покое.
Данная классификация стенокардии не является единственной. Как и практически у любой болезни, разные исследователи выделяют разные виды и формы, однако именно эта используется наиболее часто.
Причины и предрасполагающие факторы
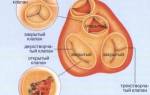
Этиология стенокардии связана с нарушением питания сердца вследствие сужения просвета коронарных артерий, по которым кровь питает сердечную мышцу. Возникает преходящая ишемия миокарда и, как следствие, болевой синдром. Сужение просвета чаще всего вызывается двумя факторами:
- Атеросклеротические бляшки, которые откладываются на стенках сосудов и мешают нормальному току крови.
- Спазм коронарных сосудов, во время которых сужается их просвет.
Патогенез стенокардии чаще всего является смешанным и сочетает в себе как атеросклероз, так и образование тромбов и спазм сосудов. Происходит нарушение питания сердца, в миокарде накапливаются продукты обмена, которые раздражают рецепторы, и человек ощущает боль в области сердца.
Появлению данного заболевания могут способствовать следующие факторы:
- Пол – примерно до пятидесяти пяти лет чаще всего им страдают мужчины, женщины – реже. Симптомы стенокардии сердца у женщин могут появляться в период менопаузы, когда снижается количество женских половых гормонов;
- Возраст – с увеличением возраста риск появления стенокардии резко увеличивается. Считается, что после пятидесяти пяти лет мужчины и женщины болеют в примерно одинаковом количестве;
- Наследственность – замечено, что стенокардия чаще появляется у тех людей, близкие родственники которых страдают какими-либо заболеваниями сердечно-сосудистой системы;
- Повышенная масса тела и неправильное питание – чаще всего люди, страдающие ожирением, употребляют много жирной, богатой холестерином пищи. Холестерин откладывается на стенках сосудов, в том числе и коронарных, что приводит к образованию атеросклероза. Кроме этого, ожирение способствует повышению артериального давления, появлению отеков. Все это дает на сердце дополнительную нагрузку, а это значит, что ему требуется большее количество кислорода для нормальной работы. Если существуют какие-то патологии коронарных сосудов, мешающие нормальному току крови, это приводит к появлению симптомов заболевания;
- Курение и злоупотребление алкоголем вызывают спазм сосудов;
- Малоподвижный образ жизни. Казалось бы, если клинические проявления стенокардии возникают в ответ на физическую нагрузку, то следует их ограничивать, однако не все так просто. Гиподинамия приводит к развитию ожирения, а значит, и к усугублению ситуации. Поэтому правильно подобранная физическая нагрузка обязательно должна присутствовать в жизни каждого человека;
- Повышенное артериальное давление приводит не только к постоянному сужению сосудов, но и повышает потребность сердца в кислороде;
- Способствовать развитию стенокардии может и анемия, поскольку в таком случае снижается количество доставляемого к сердцу кислорода;
- Сахарный диабет – повышает риск развития ишемической болезни сердца, атеросклероза, а значит, и стенокардии;
Факторы риска стенокардии часто сочетаются, что усугубляет ситуацию. Даже если они присутствуют в жизни пациента в умеренном количестве, их наличие обязательно должно учитываться при назначении лечения и профилактики заболевания.
Симптомы
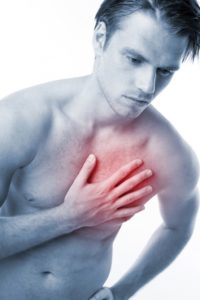
Клиническая картина стенокардии не всегда бывает яркой и легко узнаваемой, поэтому для назначения правильного лечения нужно проводить дифференциальную диагностику с похожими по симптомам заболеваниями. Боль может носить давящий, сжимающий, колючий характер. Она бывает как довольно терпимой, так и очень сильной. Обычно пациент останавливается при ее возникновении. Когда боль проходит, может продолжать движение. Если же она довольно интенсивная, он стремится сесть или лечь, прижимает руку к груди. Характерно также затруднение дыхания и страх смерти.
Замечено, что у представителей разного пола приступы могут протекать по-разному. Так, у мужчин главным симптомом стенокардии сердца является боль за грудиной. У женщин и пожилых людей к ней присоединяются бледность кожных покровов, учащенное сердцебиение, слабость, быстрая утомляемость, тошнота. Боль иногда может и вовсе отсутствовать. Такая безболевая форма крайне опасна, поскольку не позволяет вовремя обратить внимание на заболевание и принять меры для его устранения.
Возникают приступы обычно при ходьбе или подъеме по лестнице, в редких случаях в покое или даже во сне, все зависит от формы стенокардии. Сердцебиение поначалу учащается, а затем, если приступ длится долго, уменьшается. Возможно нарушение сердечного ритма и развитие такого опасного для жизни состояния, как инфаркт миокарда. Кожа бледнеет, а конечности становятся прохладными на ощупь, человек может ощущать их онемение. Боль может длиться от двух-трех до пятнадцати минут. Симптомы обычно снимаются или уменьшаются приемом нитроглицерина. Если же боль длится дольше пятнадцати минут, не снимается нитроглицерином, это может быть сигналом о начинающемся инфаркте миокарда. Следует немедленно обратиться за квалифицированной медицинской помощью.
Диагностика
Важным диагностическим критерием в определении стенокардии является подробный анамнез заболевания. Пациент должен четко рассказать о симптомах, проявлении болевого синдрома, его локализации и интенсивности. Если прослеживается четкая связь появления боли с физической или эмоциональной нагрузкой, это может подсказать врачу предполагаемый диагноз. Также большое диагностическое имеет тот факт, что при стенокардии болевой синдром снимается или уменьшается при приеме нитроглицерина.
Кроме анамнеза, уделяется внимание внешнему осмотру пациента, измерению таких показателей, как частота сердечных сокращений, артериальное давление на обеих руках, аускультация (выслушивание) сердечных тонов. Во время приступов эти показатели могут меняться, однако, если миокард еще не слишком сильно поврежден, а коронарные артерии справляются с нагрузкой – показатели между приступами скорее всего будут в норме.
- Электрокардиограмма – очень часто при снятии ЭКГ в состоянии покоя на ней нет никаких изменений, поэтому для правильной диагностики полезно снимать ее во время острого приступа стенокардии. Обычно такое можно осуществить, только если пациент находится в стационаре.
- Суточное мониторирование ЭКГ позволяет снимать кардиограмму в течение суток и заметить на ней изменения, которые невозможно зафиксировать при обычной ЭКГ. Особое значение этот метод имеет для установления безболевой формы ишемии, а также стенокардии Принцметалла.
- Для постановки диагноза важное значение имеет снятие электрокардиограммы во время физической нагрузки. Показания при этом существенно отличаются от ЭКГ, снятой в покое. Этот метод помогает как определить стенокардию, так и установить ее функциональный класс, если речь идет о стабильной форме. Во время проведения этой диагностической процедуры физическая нагрузка постепенно увеличивается, и вместе с ЭКГ также считают пульс и артериальное давление. Перед тем, как проводить тест, необходимо выяснить, нет ли у пациента противопоказаний. Нецелесообразно проводить ее при тахиаритмиях, полной блокаде левой ножки пучка Гиса, выраженном остеоартрозе, а также при некоторых других заболеваниях. Абсолютным противопоказанием является острый период инфаркта миокарда.
- Рентгенография грудной клетки – особого значения для стенокардии она не имеет и назначается обычно, если среди сопутствующих заболеваний выявляются признаки застоя крови, сердечной недостаточности или болезней легких.
- ЭхоКГ в покое применятся для того, чтобы отличить стенокардию от других похожих заболеваний.
- Стресс-ЭхоКГ в настоящее время является одной из самых востребованных процедур в диагностике данного заболевания, поскольку выявляет скрытые изменения коронарной недостаточности. Дело в том, что признаки стенокардии на ЭКГ и сам болевой синдром являются уже завершающей стадией ишемии миокарда. Стресс-ЭхоКГ позволяет выявить самые первые симптомы нарушения кровотока и изменений в метаболизме.
- Перфузионная сцинтиграфия миокарда с нагрузкой является своеобразным аналогом стресс-ЭхоКГ. Специальный радионуклид поглощается активными кардиомиоцитами и позволяет увидеть очаги нарушения при стенокардии. Выбор метода зависит от оснащения клиники и подготовки персонала.
- Коронарная ангиография позволяет изучить распределение крови по сосудам, питающим сердце, и заметить места, в которых оно затруднено, определить степень сужения сосудов. Этот метод диагностики позволяет выбрать оптимальный способ лечения.
- Компьютерная томография сердца и коронарных сосудов.
Лечение
Лечение стенокардии преследует две основные цели:
- Снизить риск развития осложнений.
- Уменьшить частоту приступов и облегчить симптомы.
Поэтому, если разные способы лечения с одинаковой степенью облегчают симптомы, то предпочтение отдаются тем, эффективность которых в профилактике осложнений и улучшении прогноза жизни пациента является доказанной.
Больным и их родственникам в обязательном порядке рассказывают, как проявляется стенокардия, какие причины ее вызывают, по какому принципу она развивается, а также какую помощь следует оказывать во время приступа. Пациентам следует удерживать себя от нагрузок, которые могут ее вызвать, а в случае невозможности – заранее принять таблетку Нитроглицерина. Пациенты должны знать, что прием данного препарата может вызвать снижение артериального давления, поэтому при его употреблении следует сесть или лечь. Если Нитроглицерин не снимает боль, она длится больше 15–20 минут, следует обратиться за медицинской помощью, чтобы избежать таких опасных осложнений стенокардии, как инфаркт миокарда.
Лекарства, применяющиеся при стенокардии
- Нитраты – это основная группа, которая назначается для купирования болевого приступа. Нитроглицерин принимают под язык. При его приеме больной должен сесть или лечь, поскольку он способствует снижению артериального давления. Обычно боль проходит довольно быстро, однако если она остается, прием Нитроглицерина можно повторить через несколько минут. Не следует принимать больше двух таблеток. Если приступ купировать не удается, следует обратиться за медицинской помощью.
- Для улучшения прогноза при стенокардии в кардиологии применяют также антитромбоцитарные препараты, основным из которых является ацетилсалициловая кислота (всем известный Аспирин). Она разжижает кровь, что существенно улучшает ее циркуляцию по сосудам (в том числе и по коронарным), а также является профилактикой образования тромбов и, как следствие, инфаркта миокарда. Противопоказанием к приему Аспирина является язвенная болезнь желудка, гиперчувствительность к Аспирину и некоторые заболевания крови. В этом случае на помощь приходит такой препарат, как Клопидогрел.
- Статины – поскольку стенокардия представляет собой следствие атеросклероза коронарных сосудов, важное значение для лечения имеет снижение холестерина в крови, для чего и назначаются препараты данной группы.
- Бета-адреноблокаторы (Метопролол, Бисопролол) улучшают качество жизни пациентов, особенно если ишемическая болезнь сердца осложняется сердечной недостаточностью, а также являются хорошими препаратами для профилактики инфаркта миокарда.
- В терапии стенокардии ингибиторы АПФ применяются, если есть признаки сердечной недостаточности или перенесенный инфаркт миокарда в анамнезе.
- При вазоспастической стенокардии вместе с нитратами применяются антагонисты кальция. Они более эффективны в данном случае, поскольку хорошо снимают спазм коронарных сосудов, в то время как нитраты в должной мере не могут предупреждать появление приступов стенокардии покоя.
Если при медикаментозном лечении стенокардии признаки и симптомы стабильной стенокардии не уменьшаются, а прогноз ухудшается и она грозит перейти в нестабильную, то может назначаться хирургическое лечение.
Хирургические методы лечения
- Аортокоронарное шунтирование – кровоснабжение пораженного участка сердечной мышцы восстанавливается путем создания обходных путей пораженного места в сосуде. Применяется она для улучшения прогноза жизни пациента и снижения симптомов. Однако, если риск для жизни невелик, следует тщательно подумать, нужна ли операция, поскольку нет доказательств, что она уменьшает риск развития инфаркта миокарда.
- Коронарная ангиопластика – в месте сужения в сосуд вставляется специальный каркас, который поддерживает необходимый для нормального тока крови диаметр. Исследования показали, что данное вмешательство не только улучшает прогноз заболевания, но и имеет большое преимущество перед медикаментозной терапией.
Хирургическое лечение может назначаться не только при угрозе жизни и быстро прогрессирующем заболевании, но и в определенной степени по желанию пациента, если он получил полную информацию о стенокардии, знает все риски и сделал выбор в пользу операции, а не медикаментозного лечения.
Осложнения
Осложнения стенокардии могут представлять опасность для жизни пациента:
- переход стабильной стенокардии в нестабильную, когда приступы не связаны с физической или эмоциональной нагрузкой, длятся долго и не купируются нитроглицерином;
- инфаркт миокарда – отмирание части сердечной мышцы вследствие полного прекращения поступления к ней крови;
- может нарушаться сердечный ритм;
- стенокардия бывает причиной возникновения внезапной остановки сердца;
- хроническая сердечная недостаточность, при которой происходит застой крови, органам и тканям, в том числе и сердцу, постоянно недостает кислорода и питательных веществ.
Профилактика
Поскольку последствия стенокардии могут представлять опасность для жизни пациента, не лишним будет рассказать о правильной профилактике заболевания.
Если у пациента выявлена стенокардия, история болезни должна быть заполнена как можно лучше. Должна быть проведена полная диагностика, определена форма заболевания, функциональный класс, если это стабильная стенокардия. Такие пациенты в обязательном порядке состоят на диспансерном учете у врача-кардиолога и должны соблюдать принципы профилактики.
Профилактические мероприятия включают в себя:
- Полное информирование пациента об обнаруженном у него заболевании. Понимание, что такая болезнь, как стенокардия – это в том числе и следствие неправильного образа жизни, часто помогает людям заставить себя изменить свои привычки.
- Отказ от вредных привычек – снижение количества выкуриваемых сигарет, а еще лучше – полный отказ от них, может существенно улучшишь течение заболевания.
- Снижение избыточной массы тела помогает не только улучшить состояние пациента, но и предупредить развитие осложнений, поскольку ожирение способствует в том числе и повышению артериального давления.
- Избегание эмоциональных перегрузок, поскольку они могут также провоцировать приступы болезни, как и чрезмерная физическая нагрузка.
- Правильное лечение заболеваний, которые могут привести к появлению приступов. Зная, что такое стенокардия, пациент должен понимать, что легче не допустить ее, вовремя обращая внимание на повышенное артериальное давление и признаки атеросклероза сосудов.
Частые вопросы
Какие основные симптомы стенокардии?
Основные симптомы стенокардии включают в себя чувство тяжести, давления, жжения или сжатия в груди, которое может распространяться на шею, челюсть, плечи или спину. Также могут наблюдаться одышка, утомляемость, потливость и тошнота.
Как происходит диагностика стенокардии?
Диагностика стенокардии обычно включает в себя проведение физического обследования, анамнеза, ЭКГ, тестов на физическую нагрузку и иногда коронарографию для более точного определения состояния сердечных сосудов.
Каковы основные методы лечения стенокардии?
Основные методы лечения стенокардии включают изменение образа жизни (питание, физическая активность), прием лекарств (например, аспирин, бета-блокаторы) и в некоторых случаях проведение процедур реваскуляризации (например, ангиопластика или шунтирование коронарных артерий).
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы стенокардии, такие как чувство давления, жжения, тяжести или боли в груди, которые могут распространяться на шею, руки, спину или живот.
СОВЕТ №2
Обратитесь к врачу для проведения диагностики, включая ЭКГ, тесты на физическую нагрузку и анализы крови, чтобы уточнить диагноз и определить степень сердечной недостаточности.
СОВЕТ №3
Следуйте рекомендациям врача относительно лечения, включая прием лекарств, изменение образа жизни, физическую активность и диету, чтобы уменьшить риск сердечных приступов и улучшить качество жизни.