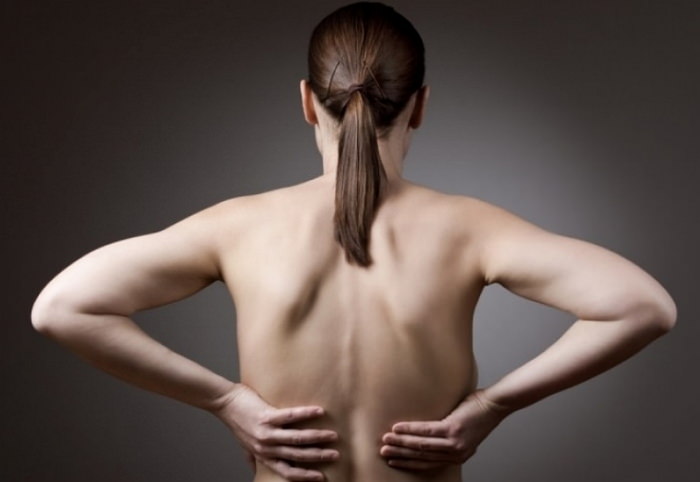
Межреберная невралгия — патология неврологического характера, которая характеризуется сильнейшим болевым синдромом. Патология имеет приступообразный характер и проявляется жгучими и стреляющими болями, которые тянутся от позвоночного столба до грудной клетки.
Межреберная невралгия часто отождествляется с сердечными болями. Поэтому люди жалуются на сердце и полагают, что у них сердечно — сосудистые заболевания. Межреберная невралгия — патология, которая встречается у людей пожилого возраста, у молодых людей и детей недуг практически не наблюдается.
Содержание
Причины возникновения межреберной невралгии
Причинами развития патологии может быть:
- Пожилой возраст. Специалисты утверждают, что межреберная невралгия диагностируется у пожилых людей намного чаще, чем у лиц других возрастных категорий.
- Сахарный диабет. Данная патология приводит к нарушению кровообращения, что вызывает кислородное голодание нервов и мягких тканей.
- Дефицит витаминов группы В. При нарушении обменных процессов в организме происходит недостаток многих элементов и витаминов. Также дефицит витамина В может вызвать сбои в работе пищеварительной системы.
- Нарушения в работе желудочно — кишечного тракта. Происходит снижения тонуса пищеварительного тракта, появляются сбои его работе и изменяется гормональный статус.
- Заболевания и травмы позвоночного столба. Изменение костной структуры может спровоцировать невралгию.
- Травмы ребер. Наряду с повреждениями ребер происходит и травмирование нервов, которые окружают ребра.
- Простуда и переохлаждение. Достаточно частая причина, которая ведет к невралгии.
- Повреждение нервов в области грудины.
- Остеохондроз в стадии обострения и прогрессирования. Сдавливание ствола нерва провоцирует чрезмерное формирование нервных импульсов и гипоксию (нехватку кислорода), что вызывает болевые ощущения.
- Переутомление и стресс. Психо- эмоциональное состояние влияет на работу всего организма, при стрессовых ситуациях, организм пытается мобилизоваться, чтобы противостоять им. Однако после приходится расплачиваться за такую мобилизацию, в результате чего возникают неполадки в работе организма, которые вызваны стрессом.
- Значительное напряжение мышц спины, а также патологические процессы в мышцах, которые ведут к сдавливанию нервных корешков.
- Опухоли в области грудного отдела позвоночника.
- Интоксикация медикаментами или ядами, а также микробными токсинами.
- Опоясывающий лишай (неврологическая патология, возникающая в результате вируса герпеса).
Также существует ряд располагающих факторов, способных стать катализатором недуга:
- снижение защитных сил организма;
- сердечные и сосудистые заболевания;
- патологии позвоночника, его травмы и повреждения;
- изменение гормонального статуса у женщин (менопауза, беременность);
- неправильный образ жизни (употребление никотина и алкоголя);
- переохлаждение и простуда.
Иногда вышеперечисленные факторы действуют в совокупности и способны вызвать сильную невралгию.
Симптомы межреберной невралгии
Межреберная невралгия имеет следующие симптомы:
- сильный болевой синдром, который может иметь приступообразный, жгучий, острый, ноющий, тупой или постоянный характер;
- разнообразные ощущения, помимо боли человек может испытывать покалывание, жжение или другие неприятные ощущения;
- напряжение мышц спины;
- возникновение резкой боли при кашле или чихании;
- необходимо принять определенное положение тела, при котором боль уменьшается;
- потеря чувствительности некоторых отделов грудины.
К тому же патологию сопровождают следующие неприятные явления:
- чрезмерная потливость;
- подергивание мышц;
- скачки артериального давления;
- боли в области поясницы, которые похожи на почечные колики.
Как отличить невралгию от сердечных болей?
Различия состоят в следующем:
- сердечные приступы непродолжительны по времени;
- сердечный приступ купирует таблетка нитроглицерина;
- боли иррадиируют в плечо и руку;
- нарушается сердечный ритм;
- наблюдается тахикардия или брадикардия.
Если боли вызваны невралгией, то они:
- имеют постоянный или длительный характер;
- становятся интенсивней при кашле, чихании, глубоком вздохе, а также при наклонах и повороте туловища;
- нитроглицерин не помогает;
- помогает анальгетики и сухое тепло.
Следует отметить, что характер болевых ощущений может подсказать, что за недуг беспокоит человека. При невралгическом поражении боль имеет длительный характер и усиливается при любых физических нагрузках, и даже от неожиданного движения, например, при повороте или наклоне туловища. Интенсивность болевых ощущений в разное время может отличаться. Например, иногда ощущаются легкие колющие боли, другой раз стреляющие, третий — ноющие. При пальпации источника болевых ощущений происходит их значительное усиление. В ночное время боль не прекращается, а иногда даже усиливается. Очень часто пациент может ощутить, как волна боли начинается из одного источника и распространяется по ходу межреберного нерва.
Однако в некоторых случаях симптоматика патологии может быть совсем специфической. Например, боль может ирадиировать в: поясницу, ключицу, позвоночник, лопатку, печень, почки, а у женщин в молочные железы.
Боль имеет, как правило, односторонний характер. Болевые ощущения появляются либо только справа, либо только слева. Однако в некоторых случаях боли возникают в области всей грудной клетки.
Также при пальпации межреберных участков у человека возникает резкая и острая боль. Боль при глубоком вдохе и выдохе определяется как перехватывающая дыхания, а отраженная боль возникает в других участках туловища, например, в области спины, печени или почек. Характерным симптомом является опоясывающая боль по ходу пораженного нерва. В области воспаления нерва кожа может изменить свой цвет (побледнеть или покраснеть), потерять чувствительность и онеметь.
Диагностика
Лечение патологии проводят неврологи и нейрохирурги. В первую очередь проводят сбор анамнеза. Для этого выслушивают жалобы пациента и проводят осмотр межреберных участков путем пальпации. Внимательный осмотр пациента способен выявить патологию уже на первом осмотре. Однако для точной диагностики прибегают к инструментальным методам исследования.
Для выявления причин, вызвавших патологию, проводят:
- электронейрография при подозрении на травматическое повреждение нерва;
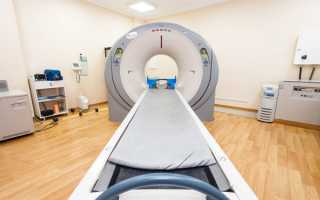
- компьютерный томограф (КТ);
- магнитно — резонансную томографию для выявления патологических процессов в грудном отделе позвоночника (опухолей, грыжи);
- при настойчивых болевых ощущениях с левой стороны проводят электрокардиограмму (ЭКГ) и ультразвуковое исследование для исключения заболеваний сердца;
- при локализации боли в области поясницы необходимо сдать анализ общий анализ мочи и крови;
- серологический анализ на антитела вируса герпеса, при подозрении на инфекционное поражение;
- контрастная дискография предполагает использование контрастного вещества, которое вводят в межпозвоночный диск для оценки его состояния.
- миелография предполагает применение контрастного вещества, которое вводят в спинномозговой канал, данный метод диагностирует состояние нервных корешков и спинного мозга;
- электроспондилография — компьютерный метод диагностики, который определяет состояние позвоночного столба.
Лечение межреберной невралгии
Лечение симптоматическое и состоит том, чтобы купировать боль в первую очередь, а также устранить причину ее вызвавшую. Патология чаще всего бывает острой, поэтому в этот период необходимо назначить следующие терапевтические действия:
- в период острой боли необходим пастельный режим, поверхность кровати должна иметь твердый матрас, в случае не совсем твердой поверхности, необходимо положить под матрац щит;
- на пораженную область приложить сухое тепло (мешочек с песком или поваренной солью), укутав место теплым шарфом или полотенцем;
- можно приложить горчичник или перцовый пластырь на мышцы спины, однако не ставить его на позвоночник.
- использовать согревающие мази, которые, к тому же, обладают обезболивающими и противовоспалительными действиями (вольтарен, фастум — гель, диклофенак);
- принимать седативные препараты (персен, ново — пассит), анальгетики (их придется принимать постоянно, пока боли не утихнуть);
- назначают нестероидные противовоспалительные препараты (НПВП): диклофенак, ибупрофен, мовалис;
- наружное применение мазей на основе нестероидных противовоспалительных препаратов;
- лекарственные средства, на основе пчелиного и змеиного яда (випратокс, вирапин);
- миорелаксанты устраняют мышечный спазм, который также проявляется сильной болью (клоназепам, сирдалуд);
- анестезирующие препараты (новокаин, лидокаин), которые использую в виде блокад;
- обязательно успокаивающие препараты.
- избегать физических нагрузок, переохлаждения и простуды.
При сильно выраженном болевом синдроме проводят новокаиновые блокады.
После стихания острой боли лечение продолжают. В этот период проводят:
- физиотерапевтические процедуры (электрофорез с новокаином, фонофорез, дарсонваль);
- иглоукалывание (следует выбрать квалифицированного специалиста);
- лазеротерапия;
- остеопатия;
- прием ударных доз витаминов группы В.
Острый приступ может сильно сказаться на здоровье человека и спровоцировать следующие неполадки в организме:
- вызвать повышение артериального давления и привести к развитию гипертонического криза;
- вызвать ишемический приступ и развитие инсульта;
- спровоцировать обострение недугов пищеварительной системы;
- спровоцировать инфаркт миокарда;
- спровоцировать нетипичную почечную колику;
- вызвать хронический запор и обострение геморроя;
- привести к развитию острой формы заболевания;
- спровоцировать депрессию.
Поэтому острую боль необходимо срочно купировать. Для купирования острого приступа назначают обезболивающие препараты.
К ним относятся:
- пластырь с анестетическими препаратами (версатис);
- внутримышечные инъекции с нестероидными противовоспалительными препаратами (ибупрофен, вольтарен);
- таблетированные анальгетики (спазмалгон, анальгин);
- проведение блокады, процедуру выполняют в лечебном учреждении, вводят новокаин, адреналин и витамины группы В;
- применение мазей местного назначения на основе пчелиного и змеиного яда, которые улучшают кровообращение и облегчают состояние человека;
- приветствуется проведение точечного массажа и иглоукалывания;
- использование эфирных масел на основе мяты.

При проведении массажа не делают разогревающие действия: растирание и поколачивание. В первые сутки назначаются седативные и снотворные препараты. К ним относится (безрецептурные варианты):
- глицин;
- персен;
- ново — пассит;
- корень валерианы.
Реабилитация
В качестве реабилитационных мероприятий выступают:
- парафиновые и озокеритовые аппликации на пораженную область;
- грязелечение;
- лечебные ванны с сероводородом и радоном;
- массаж;
- лечебная физкультура;
- мануальная терапия;
- плаванье.
Наиболее эффективны мануальные техники. Они способны быстро снять боль и восстановить позвоночные структуры. Сеансы проводят после того как минует острый период. Специалист точечно определяет напряженные и спазмированные участки. Мануальная терапия способна восстановить физиологически верное соотношение межпозвоночных дисков и реберных структур, улучшить кровоснабжение тканей, нервов и костной ткани. Мануальные техники способствуют мобилизации защитных сил организма, что ведет быстрому восстановлению тонуса организма. Если мануальные процедуры проводит опытный врач — вертебролог, то осложнения исключены.
Профилактика
Профилактические меры включают в себя:
- активный образ жизни;
- избегать переохлаждения и сквозняков;
- избегать чрезмерных физических нагрузок, резких наклонов и разворотов туловища;
- контролировать осанку, держать спину ровно;
- при сидячей работе делать частые перерывы и выполнять физические упражнения;
- не поднимать тяжести;
- вести здоровый образ жизни.
Частые вопросы
Какие симптомы могут указывать на межреберную невралгию?
Симптомы межреберной невралгии могут включать в себя острую боль в области сердца, которая усиливается при движении или дыхании, онемение или жжение вдоль нерва, а также повышенную чувствительность к прикосновениям.
Каковы возможные причины возникновения межреберной невралгии?
Межреберная невралгия может быть вызвана различными факторами, такими как травма, перенапряжение мышц, воспаление нерва или даже стресс. Также она может быть связана с другими заболеваниями, такими как остеохондроз позвоночника или герпетический вирус.
Полезные советы
Рекомендация №1
Обратитесь к врачу для точного диагноза и назначения соответствующего лечения. Симптомы, связанные с областью сердца, требуют серьезного внимания и профессиональной оценки.
Рекомендация №2
Избегайте физических нагрузок и стрессовых ситуаций, которые могут усилить боли в области сердца. Покой и расслабление могут помочь смягчить симптомы.
Рекомендация №3
Используйте методы релаксации, такие как глубокое дыхание, йога или медитация, чтобы снизить напряжение и улучшить общее самочувствие.